|
INTRODUCCIÓN
La pandemia de Covid-19 ha cambiado
por el momento las prioridades del
sector salud y ha hecho repensar
algunos aspectos de la arquitectura
y la ingeniería en salud.
En los meses de febrero y marzo se
elaboró una cantidad importante de
bibliografía sobre el tema,
sumándose a otra existente, y a
experiencias previas referidas a
enfermedades infecciosas
respiratorias.
Seguramente en el próximo tiempo
seguirán generándose nuevas
experiencias y nuevo material
bibliográfico sobre la temática que
podrá contener información nueva,
diferente o contradictoria con la
hasta ahora disponible.
Al mismo tiempo se están
implementando en forma acelerada, y
a veces desordenada, modificaciones
y ampliaciones de la infraestructura
en salud para poder absorber la
atención de la pandemia.
Si bien entendemos que se está
trabajando sobre una situación de
emergencia y urgencia, que no
existían antecedentes de un riesgo
de contagio tan amplio y de avance
tan rápido, creemos conveniente
tratar de establecer ciertos
lineamientos de qué es necesario
hacer, qué es recomendable y, por el
contrario, qué no se debe hacer o no
es recomendable. Aún en el contexto
de la urgencia deben buscarse las
mejores soluciones posibles en
función de las posibilidades
sanitarias, económicas, sociales y
culturales del momento y del lugar.
Entendiendo además que las obras en
salud son costosas y que, en nuestro
contexto, muchas veces lo provisorio
es después definitivo, recomendamos
tratar de pensar las intervenciones
que se están haciendo no solamente
como respuesta a la pandemia sino,
en la medida de lo posible, tratar
de que sean obras que puedan seguir
utilizándose después de que se
supere este momento y cuando haya
que volver a atender las patologías
hasta ahora habituales u otras que
puedan surgir.
Con estos objetivos es que se han
realizado estas Recomendaciones, en
función de una selección de la
información incluida en la
bibliografía revisada y de la
experiencia previa de sus autores en
el campo de la arquitectura en
salud. Para una mayor profundización
de los distintos aspectos se
recomienda recurrir a la
bibliografía citada.
OBJETIVOS FRENTE A LA PANDEMIA
Entendemos que el objetivo
principal, para la infraestructura
sanitaria ante la pandemia, es poder
tener la capacidad instalada
necesaria que permita atender a la
totalidad de la población enferma
que así lo requiera. En tal sentido
la complementariedad y la
articulación de los subsectores de
la salud (público, privado y de
obras sociales), en nuestro país,
resulta de vital importancia.
Dentro de este objetivo general se
presentan básicamente dos
prestaciones necesarias:
- Diagnóstico
- Internación según distintos
niveles de gravedad del paciente y
de sus necesidades de atención.
Según la Organización Mundial de la
Salud esos niveles son 3: leve y
moderado, severo, y crítico.
Sin embargo, no se debe perder de
vista que existen otros 2 objetivos
de igual importancia:
- La no propagación de la enfermedad
a la población no contaminada, que
implica el aislamiento del paciente
infectado.
- La no infección del personal de
salud que es la población, a la vez,
más expuesta y necesaria en la lucha
contra la epidemia. Esto requiere de
la protección física y ambiental del
personal.
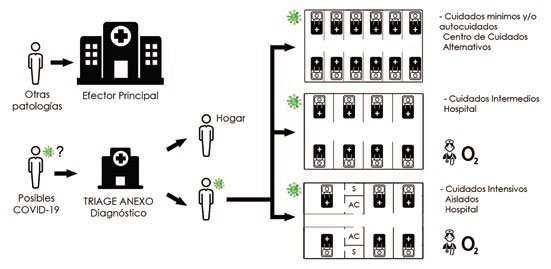 |
|
Esquema de diagnóstico e
internación de pacientes
según tipo de
infraestructura. |
|
TIPOS
DE INFRAESTRUCTURA SEGÚN SU
PERTENENCIA Y PRESTACIÓN
Es conveniente diferenciar la
infraestructura para la atención de
la Covid-19 en hospitalaria o del
sistema de salud, por un lado, y en
no hospitalaria o comunitaria
(aunque en esta coyuntura esté
operativamente también integrada al
sistema de salud) por el otro.
1. Infraestructura hospitalaria o
del sistema de salud
Es la que se refiere a la
adecuación, construcción y/o
ampliación de efectores como
hospitales, clínicas, sanatorios y
otros centros de atención. Se trata
de lugares que ya cuentan con
infraestructura específica, con
servicios y equipamiento de apoyo y
complementarios, y con personal
especializado. Su función es la de
atender a los pacientes con mayor
compromiso y que requieran de
servicios de atención de mediana y
alta complejidad. En este grupo se
incluyen a los hospitales nuevos y/o
de campaña entendiendo que los
mismos cumplirán con los requisitos
mencionados anteriormente.
2. Infraestructura no
hospitalaria o comunitaria
Es la que se refiere a la adaptación
o construcción nueva de
infraestructura, más cercana a
centros de cuidado que de atención
médica, para poder aislar a
pacientes con coronavirus. Se trata
de lugares que no tienen servicios
médicos o asistenciales de apoyo o
complementarios, y no cuentan con
personal altamente especializado. Su
función es contener a los pacientes
con menor compromiso de la
enfermedad que no requieran atención
médica, o que la misma sea mínima,
pero que deban estar aislados.
Son sitios de cuidados alternativos
(CCA), no son hospitales y son sólo
para casos leves o recuperados.
Pueden ser lugares (hoteles,
gimnasios, centros de convenciones)
existentes adaptados o nuevos para
recibir pacientes, pero deben
considerarse aspectos mínimos de
seguridad (para pacientes y
personal) y de funcionalidad. No
debe tenerse en cuenta solamente la
cantidad de camas. Su objetivo es
controlar el riesgo de diseminación
del virus, y controlar/cuidar el
estado de salud de los pacientes.
Pueden funcionar como lugares de
transición hacia una internación de
mayor complejidad o hacia el alta.
3. Infraestructura domiciliaria
Existe un tercer tipo de
infraestructura para las personas
con coronavirus que son las
residencias particulares. Pueden ser
utilizadas para la internación del
paciente leve que no revista
gravedad y que, en función de su
situación, ambiental, familiar y
personal, se evalúe posible no
ingresarlo al sistema de salud.
En este documento no nos ocuparemos
de las consideraciones para la
internación domiciliaria de Covid-19,
dado que se trata básicamente de
cuestiones de procedimientos, con
casi ninguna adaptación física, y
dado que existe bibliografía
específica para este tema que puede
ser consultada.
TIPOS DE INFRAESTRUCTURA SEGÚN SUS
USOS
Sin pretender agotar la cantidad de
opciones en principio podemos
identificar los tipos de
infraestructura en diagnóstico y
atención.
1. Diagnóstico
Debería resolverse como un triage
clínico, ubicado antes de ingresar
al edificio principal (hospital,
sanatorio, clínica, centro de
salud), para poder diagnosticar a
cualquier persona que llegue con
sospecha de coronavirus. Dado lo
altamente contagioso que es la
enfermedad es absolutamente
recomendable tener un lugar para
identificar posibles casos de Covid-19
aislando al posible infectado de
quienes concurran al centro de salud
por otras patologías.
El servicio Triage (Guardia o
Urgencia) debería disponer de:
- Espacio al ingreso para lavado de
manos y para colocarse máscara o
tapaboca para el paciente cuando
llega.
- Espacio previo a la sala de espera
para la toma de temperatura y
evaluación de síntomas
respiratorios.
- Recepción del paciente ambulatorio
y transportado.
- Sala de espera con divisores entre
asientos o con 2 metros de
separación entre asientos, y lavado
de manos.
- Consultorios que pueden ser
pequeños y tener solamente espacio
para camilla o sillón y mesada con
lavatorio.
- Local para la realización del test
diagnóstico.
- Espera independiente para el
paciente con sospechas firmes de ser
diagnosticado con coronavirus, dado
que éste no debería regresar a la
sala de espera general hasta ser
derivado.
2. Atención
Podemos circunscribirla a
Internación, pero dividirla según 3
complejidades:
- Leve y moderada: requiere
muy poca atención médica y/o de
enfermería, siendo su objetivo
principal el aislamiento o
eventualmente la última instancia de
recuperación. Puede, y es
recomendable para aliviar el uso del
sistema de salud, ser resuelta en
los centros de cuidados alternativos
(CCA).
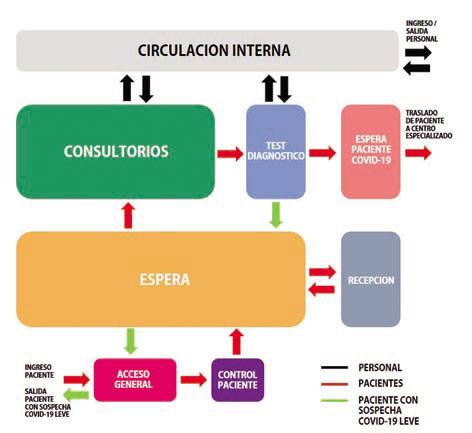 |
|
Flujograma del Servicio de
Triage. |
|
-
Intermedia (Severa): es para los
pacientes que requieren de cuidados
intermedios, atención médica y de
enfermería, y disponibilidad de
oxígeno. No es recomendable que sea
realizada en un centro de cuidado
alternativo, sino que debería
realizarse en un efector de salud o
un anexo a éste desarrollado para la
internación de pacientes con Covid-19.
- Crítica: es para los
pacientes que requieren de cuidados
intensivos. Debe ser realizado en
efectores del sistema de salud que
cuenten con la complejidad
suficiente en personal y
equipamiento. Es recomendable
agregar camas de terapia intensiva a
servicios existentes y no crear
unidades nuevas en lugares de menor
complejidad, dado que es más
sencillo en una coyuntura de
urgencia ampliar un recurso
existente y en funcionamiento que
crear uno nuevo.
Una parte de estos pacientes
requerirán de respiración mecánica.
Asimismo, debería contarse con
locales para aislados en estas
unidades de terapias intensivas para
pacientes que puedan ser
inmunodeprimidos o contar con alguna
otra patología contagiosa.
El control visual del paciente es
importante en los últimos dos casos
de la internación, pero
especialmente en la intensiva.
SERVICIOS COMPLEMENTARIOS Y DE
ABASTECIMIENTO
En cualquier caso, se deberá
disponer de los siguientes servicios
de abastecimiento y procesamiento:
- Alimentación de pacientes y de
personal, ropa de cama y personal,
farmacia, depósitos, tratamiento de
residuos patogénicos y comunes,
limpieza, comunicaciones, carga y
descarga de ambulancias con área
para descontaminación de
ambulancias, carga y descarga de
abastecimiento, mantenimiento,
administración.
En cambio, los siguientes servicios
complementarios son indispensables
en los edificios hospitalarios, pero
no necesariamente en los no
hospitalarios: laboratorio, banco de
sangre, imágenes: radiología y
ecografía convenientemente
portátiles para evitar el traslado
del paciente, esterilización,
morgue.
Es muy importante remarcar que en
cualquier caso el personal requiere
de áreas de estar y de comer
incluyendo área para preparación de
alimentos, y a veces de dormir,
separadas de las áreas de atención
por cuestiones infectológicas y de
estrés.
También es recomendable un espacio
para familiares: espera y
entrevista.
En el caso de infraestructura que
sea ampliación de edificios
(especialmente hospitales) en
funcionamiento, la totalidad o parte
de los servicios mencionados podrán
estar disponibles en las
construcciones existentes y no ser
necesarios en la nueva
infraestructura.
CIRCUITOS
Como en cualquier proyecto de
arquitectura para la salud es
esencial comprender los procesos y
definir los flujos que se
desarrollarán en cada situación. En
construcciones para la atención de
enfermedades infecciosas esto no es
solamente necesario o conveniente,
sino es imprescindible.
En el caso particular de la Covid-19
se debe hacer hincapié en lo
siguiente:
- Diferenciación de los accesos y
egresos de personal y de pacientes.
- Diferenciación del paciente sano y
del paciente contaminado una vez
realizado el diagnóstico.
- En las áreas de atención separar,
en la medida de lo posible, el
ingreso y egreso del personal para
evitar la contaminación cruzada al
momento del cambio de ropa.
- Circuito diferenciado para el
abastecimiento, especialmente para
la salida de residuos y ropa sucia.
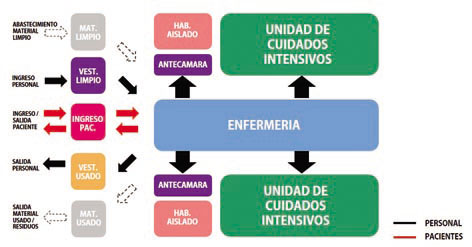
ESCLUSAS
El control de la infección y la no
propagación del virus desde los
lugares con enfermos requieren de
esclusas para la entrada y salida de
personas y elementos.
Sin ser excluyente podemos
mencionar:
- Antecámaras para ingreso y egreso
de las áreas de internación. En la
medida de lo posible deberían ser
diferentes para evitar la
contaminación del personal al
momento del cambio de ropa.
- Espacio para el personal para
cambiado, lavado y control de
temperatura al ingreso y egreso.
- Espacio para el público para
lavado y control de temperatura al
ingreso.
BARRERA
Al propagarse el virus por gotas por
aire es importante la existencia de
barreras entre personas:
- Separadores en salas de esperas y
entre camas, para no depender
solamente de barbijos o tapabocas.
- Si no existen dichas barreras se
recomienda mantener una distancia
mínima de 2 metros entre camas o
entre personas en salas de espera.
- Mostrador de recepción de
pacientes debería tener un vidrio
divisorio para aislar al personal.
- Los locales para internación de
aislados deben tener el sanitario
dentro del local.
HIGIENE
La higiene de personas, lugares y
equipamiento es esencial para evitar
la contaminación de pacientes sanos,
del personal y del exterior.
Se recomienda:
- Piletas para lavado de manos en
cada ambiente y contiguo a cada
cama.
- Vestuarios con ducha para el
personal en forma cercana. Si fuese
posible los vestuarios de
transferencia de salida del personal
de cada sector de atención deberían
tener vestuario con ducha.
- Locales para el manejo de residuos
que no interfieran en los circuitos
limpios.
- Carros o módulos de limpieza que
permitan una rápida, sencilla y
permanente limpieza.
- Instalaciones que permitan la
higiene del equipamiento utilizado
por los pacientes.
- Materiales: lisos, sin juntas ni
poros, fácilmente lavables.
|
 |
TRATAMIENTO DEL AIRE
El tratamiento del aire es un
elemento indispensable para tener en
cuenta en los espacios para
pacientes infectados en general, y
con Covid-19 en particular.
Si bien es conveniente recurrir a
bibliografía y especialistas
específicos en este tema, como la
citada en las referencias, podemos
mencionar algunas recomendaciones
muy importantes:
- Ventilación natural de los
ambientes.
- Renovación de aire evitando la
recirculación.
- Presión negativa en los espacios
con infectados.
- Filtrado de aire, pero filtros
HEPA solamente en Terapias
Intensivas.
- Si la extracción de aire de los
locales con infectados no se realiza
a los 4 vientos o a espacios libres
debería filtrarse al extraerse.
- No deben utilizarse equipos de
aire acondicionado tipo split a
excepción de que sean
complementarios solamente para
enfriar o calentar el ambiente.
Estos equipos no resuelven la
renovación ni el filtrado de aire
por lo cual, si no existe otra
instalación termomecánica que sí lo
haga, terminan produciendo un aire
viciado y contaminado, sumamente
perjudicial en un ambiente para el
tratamiento de pacientes infectados.
- Radiación germicida ultravioleta (UV)
solamente en forma complementaria
pero no reemplaza la extracción de
aire, el filtrado HEPA o la presión
negativa. Las lámparas ultravioletas
pueden causar cáncer de piel,
deterioro visual y afectar el
sistema inmunológico, por lo cual no
deben ser vistas ni sentidas.
- Calefacción y/o refrigeración de
ser necesarias según las condiciones
climáticas.
RESTO DE LAS INSTALACIONES
El suministro de las siguientes
instalaciones es imprescindible para
el funcionamiento de cualquiera de
las construcciones mencionadas:
- Electricidad normal y de
emergencia. En este segundo caso
puede ser propia o conectada a la de
otro edificio si lo hubiese.
- Oxígeno, Aire comprimido y Vacío.
En el caso de pacientes leves no es
imprescindible una instalación
completa, sino que puede resolverse
con tubos portátiles.
- Agua potable. - Agua caliente.
- Desagües cloacales. Se deberá
considerar el tratamiento previo a
su disposición final.
- Contra incendio: matafuegos si no
es posible contar con agua contra
incendio.
- Comunicaciones: telefonía e
internet.
- Luz natural en la medida de lo
posible: el mantenimiento del ciclo
circadiano es importante para el
bienestar y la pronta recuperación
del paciente.
En el caso de terapias intensivas es
necesario contar también con:
circuitos eléctricos aislados para
protección de los pacientes que
estén conectados a aparatología,
alarma de paro, monitoreo.
Otras instalaciones: llamado de
enfermeras, llamado de mucamas, CCTV,
CATV, buscapersonas, detección de
incendio.
Referencias Bibliográficas
Por razones de espacio no se ha
incluido la bibliografía. La misma
puede consultarse en el documento
completo en:
https://arquisalud.com.ar/upload/Recom-Arquitectura-Covid-19-V1.pdf
|