|
El mercado de medicamentos es opaco por características que
surgen de sus propias fallas, las cuales impactan sensiblemente
en la dinámica del mercado sanitario desde la asimetría de
información hasta las externalidades. Las empresas
farmacéuticas, así como procuran brindar beneficios terapéuticos
a enfermedades que millones de personas padecen o padecerán en
algún momento de sus vidas, deben además asegurar un negocio en
el cual sus inversores buscarán rentabilidad a partir de
recuperar y/o aumentar el precio de las acciones de las
BigPharma a quienes han confiado su capital. Cuando la banca
Goldman Sachs advirtió que “curar enfermedades no era rentable
para las farmacéuticas” no estaba expresando conceptualmente
nada nuevo. Ya en 2017, la revista Forbes presentó un informe
sobre dichas empresas, en el que mostraba para las 15 líderes a
nivel mundial cifras de negocios en torno a los U$S 700.000
billones. Con la particularidad que, por la gestión de patentes
y la producción de nuevos fármacos biotecnológicos para
tratamientos oncológicos y enfermedades complejas, superaban
ampliamente las cifras de rentabilidad de la industria de
armamentos, las telecomunicaciones y de los bancos, al obtener
una tasa de ganancia superior al 20 por ciento. Lo que las
constituía en la industria más rentable en Bolsa para Wall
Street.
En la mayoría de los países del mundo, los medicamentos
constituyen un eje central de la dinámica de los sistemas de
atención de la salud, oscilando en torno al 30-40% del gasto.
Pero en contextos económicos como América Latina, con PBI/cápita
menores a U$S 10.000, esta particular situación ha venido
cobrando mayor relevancia. Especialmente a partir del ingreso a
su mercado sanitario de moléculas cada vez más complejas en el
campo del tratamiento de la patología oncológica y las
enfermedades crónicas o poco frecuentes. No solo por la cantidad
que con esa especificidad adquieren particulares características
terapéuticas y variables efectividades en el “mundo real”, sino
-fundamentalmente- por los extremadamente altos precios que se
deben afrontar para dar cobertura a aquellos pacientes que las
necesitan. Esto suscita un eje de tensión al relacionar el tipo
de moléculas, su precio de mercado, el costo anual de la
atención de las enfermedades a la que están dirigidas, y el
valor terapéutico efectivo que realmente aportan al curso de las
mismas.
En el caso de las biotecnológicas o las terapias génicas, la
sustitución por biosimilares en el mercado surge de disponer de
una industria biotech madura con capacidad de desarrollar
diferentes moléculas con idéntica efectividad que la original y
sin inmunogenicidad asociada. De donde el escaso desarrollo y
capacidad de inversión que esta posee en los países de América
Latina trae aparejado menores posibilidades de favorecer la
entrada de competidores al mercado que permitan competir en
precios, dado el tiempo necesario para producir una molécula
diferente pero equiparable en su efectividad y seguridad que
pueda ingresar una vez vencida la patente de la original. De
allí la obligación de obtenerlas vía importación por el
laboratorio dueño de la misma y sin competencia. Todo lo cual
resulta en barreras a la sustitución y a la resolución de la
ecuación elasticidad/precio que originan.
Los nuevos medicamentos oncológicos son hasta tres veces más
caros que los destinados a otras enfermedades y sus precios
crecen a un ritmo de casi 10 por ciento anual, lo cual ya no
resulta solo un beneficio sino más bien un negocio. Estos
aspectos no se explican solo por mayores costos de investigación
y desarrollo - tema de por si cuestionado - o por aspectos
regulatorios entre países. Especialmente cuando se reconoce que
en ocasiones su eficacia como valor es muy limitada, con muy
cortos periodos de tiempo de supervivencia.
Un trabajo recientemente publicado en The BMJ establece que solo
el 41% de los nuevos tratamientos oncológicos aprobados e
ingresados al mercado sanitario con altos precios pueden aportar
evidencia de valor terapéutico al proveer al paciente una mejora
objetivable en términos de esperanza de vida añadida o mejora
significativa en la calidad de la misma.
Un tema interesante de analizar es que la teoría económica
sostiene que los mercados más pequeños (es decir, con menor
población) dan como resultado precios más altos en mercados
monopolísticos, como es el caso de los oncológicos con
protección de patente.
Pero también qué si puede segmentar y aislar los mercados de su
producto, el monopolista adoptará la estrategia del monopolista
discriminante, que consiste en fijar en cada mercado el precio
que maximice los beneficios en dicho mercado. Esto puede dar
lugar a que entre países haya precios distintos en cada
segmento. Un tema reiterado en América Latina, donde los precios
de los medicamentos se comportan en forma diferente entre países
con pocas diferencias poblacionales. Para explicitar lo que
ocurre a nivel de diferentes países con idéntica molécula
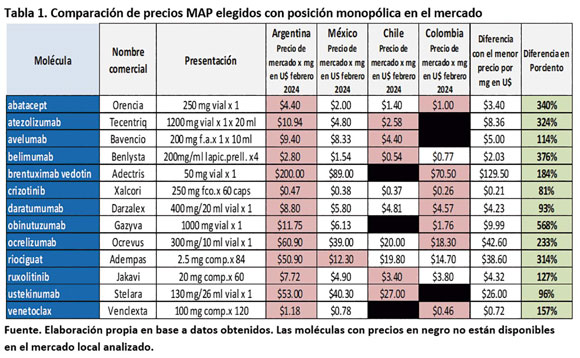
biológica en condición de monopolio, la Tabla 1 exhibe las
particularidades de una serie de ellas protegidas por patente e
imposibilidad de sustitución por biosimilar. Para su armado se
ha utilizado el PVP por miligramo (para que sean comparables
entre sí) tanto en Argentina como en tres países
latinoamericanos (México, Chile y Colombia). Se advierten las
enormes disparidades de precios existentes, que en algún caso
resulta de hasta un 566 por ciento entre la de mayor y menor
precio por país.
En un mercado monopólico, los financiadores/compradores se
enfrenta a la incertidumbre de desconocer el precio justo para
un medicamento de alto costo ¿Es razonable este margen de
dispersión entre países? ¿Cuáles son las razones que determinan
tales diferencias significativas? Podríamos establecer tres
consideraciones. En primer lugar, que los precios resultan de lo
que el mercado sanitario acepte pueda soportar, o de cómo los
países los regulan a partir de distintos instrumentos. En
segundo término, que resulta necesario establecer un
Observatorio internacional de Medicamentos de Alto Precio que
permita hacer explícitos estos gaps y negociar precios en forma
transparente, no quedando atrapados en lo que cada empresa
decida como precio para su producto en determinado país.
En tercer lugar, si la ecuación que vincula el volumen de
prestaciones a través de estos medicamentos con los resultados
de efectividad obtenidos y el costo incurrido para obtenerlos no
cierra, entonces tenemos que dejar de hablar del “precio de la
salud” para comprender que si lo que estamos pagando es cada vez
más alto, estamos haciendo salud a cualquier precio. Con lo
cual, si comparativamente lo que estamos pagando individualmente
por medicamentos monopólicos es exorbitante en relación a
nuestros vecinos de la región, ya no solo es un efecto de
aceptación de precios por los financiadores o el Estado. Estamos
dilapidando recursos finitos en nombre de un mercado opaco en
donde desconocemos los precios relativos y carecemos de la
posibilidad de definir un piso y un techo para negociar su
adquisición. Finalmente, necesitamos asociar suficientes
estudios de farmacoeconomía para definir el criterio de
aceptabilidad según cuarta garantía, en base a la aplicación del
Ratio de Costo Efectividad Incremental (RCEI) que utilice
nuestros costos originales y estudios de efectividad
convenientemente validados y confiables para la toma de
decisiones.
En la mayoría de los países de la OCDE -por más capitalistas que
sean- existen mecanismos para regular el precio al que el
medicamento entra al mercado una vez que obtiene su aprobación.
Uno de los más utilizados es el “precio de referencia externo o
internacional” (PRI), que compara precios de medicamentos
idénticos en países seleccionados para definir el precio final
que se aceptará financiar. En muchos casos, la referencia del
PRI se utiliza como precio máximo. Con lo cual las empresas
farmacéuticas no tienen libertad para fijar el precio de los
medicamentos, sino que tienen que ajustarse a precios de
referencia. En otros países no solo se aprueba la molécula a
autorizar a ingresar al mercado, sino que se solicita el precio
al que va a hacerlo, aceptándolo o no. Pero el PVP final no será
necesariamente el precio al que será comprado o reembolsado para
su cobertura por el sistema de salud, sino que se evaluara el
valor de la droga (su utilidad en términos de calidad de vida)
por el costo adicional, teniendo en cuenta criterios como su
efectividad clínica en el “mundo real”, el RCEI y su impacto
presupuestario para alcanzar un precio justo.
Tomar decisiones de compra de medicamentos de altísimo precio en
nuestro país en un contexto poco transparente como el demostrado
implica el costo de oportunidad de utilizar recursos en forma
poco eficiente. Disponer de información y un mecanismo de
evaluación conjunto de estos productos para establecer una
propuesta de precio podría establecer procesos estructurados de
negociación de precios con tiempos predefinidos, en el que se
presenten argumentos técnicos sólidos y se acuerden precios
basados en valor. Si lo que se procura es resolver cuestiones de
mercado reduciendo la desconfianza en las relaciones público –
privadas, que el Estado o la Seguridad Social disponga de
información relevante a partir de contar con un Observatorio de
Precios Internacionales como poseen Chile, Colombia, Brasil o
México en nuestra Región permitiría facilitar la disposición de
datos compartidos y abiertos a fin de negociar precios y
relativizar el poder de monopolio discrecional que aplica la
industria farmacéutica sobre un bien esencial para la salud. Tal
como lo definiera el Premio Nobel Kenneth Arrow, el mercado
sanitario tiene fallas que lo hacen marcadamente imperfecto.
Solas no se corrigen. Hace falta una política.
|