|
Existe consenso en que el comportamiento individual es
un determinante clave del desarrollo de una enfermedad
crónica, y que la autogestión es un factor primordial en
la determinación de los resultados y la capacidad para
funcionar una vez que el paciente desarrolla la
enfermedad crónica (Schroeder, 2007).
El desarrollo de los conocimientos, habilidades y
confianza de los sujetos para gestionar su salud y sus
requerimientos asistenciales es una variable predictiva
de la mayoría de las prácticas sanitarias y relativas a
la enfermedad, así como de muchos resultados de
efectividad terapéutica (Hibbard et al., 2004).
A este proceso se lo conoce como activación del
paciente.
Se define a un paciente activo como “aquel que se
preocupa por su salud y se hace responsable de obtener
la mejor asistencia sanitaria posible y de controlar la
evolución de su enfermedad”. Este rol en algunas
oportunidades lo asume un familiar del paciente.
Estudios empíricos indican que los pacientes con mayor
grado de activación tienen significativamente más
probabilidades de adoptar prácticas preventivas, como
chequeos regulares y vacunaciones, que los pacientes que
obtuvieron una puntuación más baja en la escala de
activación.
Además, quienes están más activados tienen
significativamente más probabilidades de desarrollar
hábitos saludables, como llevar una dieta sana o
realizar ejercicio regularmente.
|
Variable |
Paciente
más Activo |
Paciente
menos Activo |
|
Reingreso hospitalario dentro de los 30
días desde el alta |
12,8% |
29,0% |
|
Han sufrido error médico |
19.2% |
35,8% |
|
Menor coordinación entre los profesionales
sanitarios |
12,8% |
41,8% |
|
Menor comunicación con los profesionales
sanitarios |
13,2% |
48,6% |
|
Pérdida de confianza en el sistema de
salud |
15,1% |
59.8% |
Las fases del proceso de
participación e involucración de los pacientes con su
propia salud son las siguientes:
1) ACTIVACIÓN
Se llama Activación a la disposición de conocimiento y
habilidades por parte de los pacientes para manejar su
propia salud.
Uno de los elementos clave de los programas de
autogestión, es aumentar el grado de responsabilidad que
las personas tienen sobre su enfermedad. El objetivo es
que movilicen sus recursos personales para aumentar las
acciones encaminadas a los cambios de estilo de vida, a
la búsqueda de información válida y a la
corresponsabilidad junto con los agentes del sistema de
salud, para controlar su enfermedad crónica y para
prevenir la aparición de secuelas y complicaciones.
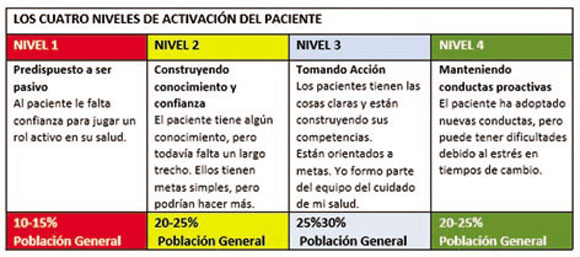
Para medir el grado de activación de un paciente existe
una escala validada, la Patient Activation Measure o
(PAM). Un cuadro elaborado por la empresa Insignia
Health en 2014, nos muestra una estimación de
distribución porcentual de población americana, según el
grado de “activación” en salud, medido con esta escala
(Ver página 2).
2) EMPODERAMIENTO
 El
concepto de paciente activo está vinculado al de
empoderamiento de los pacientes, El
concepto de paciente activo está vinculado al de
empoderamiento de los pacientes,
Este último término define a los pacientes que tienen el
conocimiento y las habilidades necesarias para hacerse
responsables de su salud, establecer un modelo
deliberativo de relación con los profesionales que los
atienden y, donde se definen objetivos terapéuticos y se
toman las decisiones que les permiten asumir esos
objetivos en forma compartida con sus médicos.
La OMS define al empoderamiento de pacientes como el
proceso a través del cual los éstos alcanzan un mayor
control sobre las decisiones y acciones que afectan su
salud (WHO, 1998).
Un paciente empoderado es un paciente con capacidad para
decidir, satisfacer necesidades y resolver problemas,
con pensamiento crítico y control sobre su vida.
A diferencia con lo que ocurría en el medioevo con la
imposición del título de caballero, el empoderamiento de
los pacientes no se otorga, sino que lo desarrolla el
propio paciente a través de su capacidad y motivación
para involucrarse y participar en la toma de decisiones
relativas a su salud.
Para desarrollar el empoderamiento es preciso que el
paciente alcance el nivel de motivación necesario para
adquirir una mayor responsabilidad en el cuidado de su
condición de salud y asumir un rol más activo en su
relación con el médico.
El paciente empoderado es aquel que cumple en alguna
medida razonable estos requisitos:
-
Entiende su estado de
salud y el efecto de la enfermedad en su cuerpo.
-
Se siente capaz de
participar en la toma de decisiones de forma conjunta
con los profesionales de la salud.
-
Se siente capaz de tomar
decisiones informadas sobre su tratamiento.
-
Entiende la necesidad de
hacer los cambios necesarios en su estilo de vida para
gestionar eficazmente su enfermedad.
-
Es capaz de desafiar y
hacer preguntas a los profesionales de la salud que le
prestan cuidados.
-
Toma la responsabilidad
de su salud y busca activamente la atención sólo cuando
sea necesario.
-
Busca activamente, evalúa
y hace uso de la información que obtiene de diferentes
fuentes (por ejemplo, internet).
3) LIDERAZGO
COMPARTIDO
Se llama liderazgo compartido al grado en que el
paciente y la comunidad en general toman parte en el
proceso de toma de decisiones en salud.
Supone un nuevo rol para los profesionales de la salud,
pasando de una relación paternalista en la que ellos
deciden lo que creen que es mejor para sus pacientes, a
otra donde ambos comparten información e incertidumbre y
en forma conjunta deciden el plan de tratamiento y
cuidados a seguir.
La decisión unilateral por parte del paciente no es el
objetivo de su activación.
Para conseguir esto, es necesario formar a los
profesionales para que sean capaces de cumplir
exitosamente este nuevo rol.
En este aspecto, resulta clave gestionar la situación
emocional del cambio de rol en los médicos, que deben
abandonar su posición de decisores responsables casi
absolutos, para pasar a otra más equilibrada donde
desempeñan un papel de asesoramiento.
Los modelos de toma de decisiones utilizados en la
actualidad se pueden clasificar de la siguiente forma:
– Modelo paternalista: El médico decide por el
paciente y lo deja fuera del proceso de la toma de
decisión.
– Decisión informada: el médico le informa al
paciente sobre todas las opciones posibles, pero no
aconseja, sino que deja a criterio del paciente la
responsabilidad de decidir. El médico es un mero
transmisor de información.
– Toma de decisiones compartida: las decisiones
se adoptan de manera conjunta entre el médico y el
paciente.
Los diferentes modelos pueden variar según las
circunstancias. El paciente puede necesitar pasar de un
modelo a otro en función del momento.
La decisión compartida incluye tres elementos
esenciales:
•
Intercambio de información (personal y médica) entre el
paciente y el médico.
•
Deliberación sobre las distintas opciones.
•
Llegar a una decisión consensuada.
En este proceso interactivo, el médico aporta sus
conocimientos y la información acerca de los riesgos y
beneficios de una intervención diagnóstica o
terapéutica, mientras que el paciente lo hace sobre sus
valores, preferencias, preocupaciones y su experiencia
con el problema de salud.
CONCLUSIONES
-
La toma de decisiones
compartida entre el médico y el paciente, es una
metodología que corresponde promover y difundir porque
contiene consideraciones éticas y morales de
incuestionable valor y además porque redundan en mejores
resultados en salud y porque los valores de la sociedad
actual la hacen imprescindible.
-
Conocer las preferencias
y necesidades del paciente y capacitarlo para que tome
un papel activo en el cuidado de su salud en consonancia
con las mismas requiere un intercambio de información
(personal y médica) entre el paciente y el profesional,
deliberación entre las distintas opciones y llegar a una
decisión consensuada.
-
Para que en la práctica
clínica diaria se incorpore la participación del
paciente en la toma de decisiones, deberán ser
capacitados y comprometidos tanto los profesionales de
la salud como los pacientes, por lo que será necesario
realizar cambios en los programas educativos y
formativos de los profesionales de la salud incorporando
estos temas.
IAXP Instituto
Argentino Experiencia del Paciente
malvarez@iaxp.com
REFERENCIAS:
Ignacio Basagoiti @jbasago - Comunicación,
alfabetización y empoderamiento en salud, Valencia 4
diciembre 2014
Deusto Business School - La activación del paciente:
clave en la transformación sanitaria - 2015
INFAC La Participación del Paciente en la Toma de
-decisiones eskualdeko farmakoterapi informazioa Volumen
22 • Nº 3 • 2014
HIMSS 14 – Annual conference & Exhibition - Craig
Swanson Insignia Health - Where Do I Start? Culture and
Behavioral Change February 23, 2014
Participación del Paciente: Nuevo rol del paciente en el
sistema sanitario - Albert J Jovella, Maria Dolors
Navarro Rubiob, Laura Fernández Maldonadoc, Sergi
Blancafortd
a Foro Español de Pacientes. Universidad de los
Pacientes. Universitat Autónoma de Barcelona. Fundación
Biblioteca Josep Laporte. Barcelona. España.
|