|
Los sistemas de salud en la actualidad se están
transformando con el objetivo de dar respuestas
adecuadas a los nuevos desafíos que plantea un contexto
marcado por una mayor longevidad de la población y la
cronificación de muchas enfermedades que hasta hace poco
eran mortales.
Para ello están cambiando su foco desde un modelo
centrado principalmente en la curación, hacia otro que
supone un proceso continuo de prevención y tratamiento
de la cronicidad.
Este proceso de transformación socio sanitaria, a pesar
de que aún le queda un largo recorrido, es imparable, y
plantea nuevos desafíos, entre los que se destaca el
nuevo rol del paciente caracterizado por su activación y
empoderamiento, lo que redunda en una mejora
significativa de su estado de salud y calidad de vida,
contribuye a reducir las desigualdades de salud y tiene
un efecto positivo en la reducción de los costos de su
cuidado.
Al mismo tiempo, empieza a existir también evidencia
sobre los beneficios del apoyo entre pacientes y
familiares, lo comúnmente llamado “peer support”. Los
pacientes constituyen una fuente de información y un
recurso fundamental para la formación de otros
pacientes.
Los pacientes, a través de su participación en talleres,
redes sociales, blogs pueden ayudar a otros a conocer y
gestionar mejor su enfermedad, gestionar sus emociones
y/o la de sus familiares, informarse sobre las últimas
novedades tecnológicas y farmacológicas para su
diagnóstico y tratamiento, y mejorar el impacto que la
enfermedad produce en sus vidas.
Estos principios tuvieron origen en la Carta de Ottawa
de 1986, durante la I Conferencia Internacional de
Promoción de la Salud, entre cuyas recomendaciones está
la reorientación de los servicios sanitarios hacia la
salud.
Por sí sólo, el sector sanitario no puede asegurar la
provisión de salud. Es necesario desarrollar la
educación sanitaria y las aptitudes de los pacientes,
así como brindarles información de calidad, ya que esto
incrementa las posibilidades de que las personas ejerzan
un mayor control sobre todo en lo que determina su
estado de salud.
De esta manera se materializará la participación
efectiva y concreta de la comunidad en el
establecimiento de prioridades, la toma de decisiones,
la elaboración y la puesta en marcha de estrategias con
el propósito de aumentar el nivel de salud.
Uno de los instrumentos más poderosos para lograr el
empoderamiento de los pacientes son las “Escuelas de
pacientes”. Las mismas tienen como objetivo abordar la
promoción de la salud, la prevención y la gestión de las
condiciones de salud crónicas, desde un modelo que
coloca en el centro de su misión al paciente, dotándolo
de mayor autonomía y responsabilidad.
El objetivo de las escuelas de pacientes es transformar
el rol del paciente, desde un sujeto pasivo,
convirtiéndolo en un sujeto activo y experto, con una
mayor responsabilidad con su salud y con participación
en la toma de decisiones.
El foco principal consiste en dotar a los pacientes y a
sus cuidadores de Capacidad de Autogestión, con el fin
de adaptar la enfermedad a su vida, a su entorno
individual y sociocultural para que les permita vivir y
desarrollarse plenamente como personas.
Los Programas de Educación de Autocuidado de las
escuelas de pacientes se diferencian de los formatos
clásicos donde sólo se brinda información sobre la
enfermedad y el cuidado, en que tienen un diseño que les
permite a los pacientes desarrollar una función activa
en la gestión de su propia enfermedad incluyendo
personas que poseen enfermedades crónicas.
El “Chronic Disease Self Management Programme” (CDSMP),
de la Universidad de Stanford es uno de los enfoques
estructurados más utilizados ya que se ha implementado
en 12 países y además es uno de los que cuenta con
mayores evidencias sobre su efectividad, pues ha sido
desarrollado, testeado y evaluado durante 20 años, por
el Centro de Investigación de la Universidad de Stanford
(http://patienteducation.stanford.edu/staff.html)

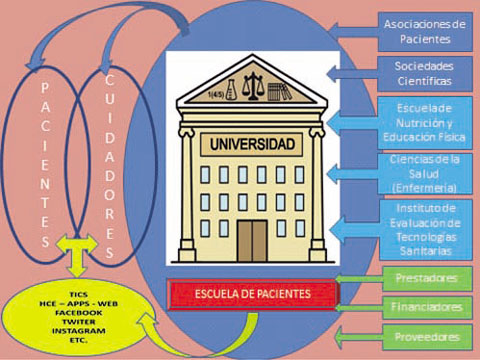
En el Instituto Argentino
de Experiencia del Paciente se está incubando el
desarrollo de la primera “Universidad del Paciente” en
nuestro país.
Para ello se está trabajando en mancomunar el esfuerzo
de Universidades con muy fuerte vinculación con el
Sector Salud, Sociedades Científicas, Asociaciones de
Pacientes, Institutos de Nutrición y Educación Física,
Escuelas de Ciencias de la Salud y otras organizaciones
para el diseño de programas con capacidad de provocar
cambios en la conducta de los cursantes y de lograr un
alto grado de compromiso de éstos, utilizando para ello
técnicas como la gamificación y el trabajo grupal.
La misma se propone actuar tanto en la formación de
pacientes expertos activados y empoderados como en la
formación de cuidadores dotados de las herramientas
técnicas y sociales más avanzadas para lograr que sus
intervenciones resulten eficaces y eficientes.
Sus programas tendrán componentes virtuales y un alto
grado de integración con redes sociales, pero también
habrá una importante actividad presencial basada en
talleres, clases y encuentros destinados a construir,
ampliar y fortalecer las redes de contacto de los
pacientes y lograr un mayor compromiso de éstos.
Los objetivos de la “Universidad del Paciente” son los
siguientes:
-
Promover y facilitar la
adquisición de conocimientos y habilidades para la
mejora del nivel individual y colectivo de salud.
-
Convertirse en referencia
para la acreditación y realización de actividades para
pacientes.
-
Intercambiar
conocimientos y experiencias entre pacientes, cuidadores
y profesionales, que permitan generar guías, protocolos
y otras ayudas, efectivas para otros pacientes con las
mismas enfermedades.
-
Divulgar información
sobre el funcionamiento del sistema de salud.
-
Difundir el conocimiento
de los derechos y deberes de los usuarios.
-
Capacitar a pacientes,
familiares, cuidadores y ciudadanos en general en la
aplicación de los cuidados adecuados como parte del
tratamiento de las enfermedades.
Hay un elevado grado de
consenso acerca de que el comportamiento de autocuidado
mejora la calidad de vida y los resultados clínicos en
los pacientes, pero existen controversias sobre el
impacto del autocuidado (como estrategia que incluye
diferentes actuaciones de manera estructurada) en los
costos del sistema de salud.
Por tal motivo, es necesario prestar mucho cuidado en el
diseño de los contenidos de estos programas por el
impacto que pueden provocar en los costos de atención.
Uno de los hechos que más llama la atención al realizar
análisis comparativos de los sistemas de salud es el
caso de Japón.
Japón es el país que más avanzado está en cuanto a la
transición demográfica. La esperanza de vida al nacer en
2009 fue de 83 años (hombres 79.6 años, mujeres 86.4
años)
Sin embargo, el gasto en salud en Japón representa un
10.3% del PIB, aproximadamente el punto medio de los
países de la OCDE.
Al mirar hacia el interior de su sistema de salud vemos
con sorpresa que no tiene un modelo de atención primaria
altamente desarrollado, que tienen tasas de
hospitalización más elevados que la mayoría de los
países avanzados, que el promedio de días de estada en
internación también es elevado, que tiene muy altas
tasas de uso de la tecnología (RMI, YAC etc.,), etc.
El paciente promedio
visita a un médico 14 veces al año, más del doble del
promedio de los países de la OCDE.
Sin embargo, sus resultados en salud también son muy
superiores.
La causa de estos mejores resultados según los propios
japoneses radica en su cultura del cuidado de la salud.
Hay cualidades propias de la cultura japonesa que nos
ayudan a entender su longevidad.
“El secreto para una vida sana y larga es comer en
pequeñas cantidades”, explicaba Kimura en su libro sobre
Okinawa.
El doctor Kenji Shibuya en su investigación sobre la
salud nipona, nos dice que los japoneses son mucho más
conscientes que los occidentales de la necesidad de
hacerse chequeos de forma regular, gracias a las
campañas de salud pública del gobierno.
Los ancianos suelen ser cuidados en su casa, no en
hospitales ni residencias, a las que se recurre sólo en
casos excepcionales.
La cultura no es algo que sólo se hereda, si bien tiene
aspectos que son estructurales y difíciles de modificar,
también la cultura cambia, también se construye.
La educación para la salud es fundamental para construir
una cultura saludable, por lo tanto, no sólo es
redituable promover una cultura que favorezca pacientes
empoderados y activos: sino que resulta IMPRESCINDIBLE.
(Este artículo es una continuación del publicado en la
anterior edición de esta revista).
Referencias:
1. El sistema Sanitario en Japón – Oficina Económica y
comercial de la embajada de España en Tokio - ICEX -
España Exportación e Inversiones.
2. El programa de Paciente Experto – Fundación Josep
Laporte
3. Proyecto Escuela de Pacientes – Consejería de Sanidad
Asturias.
4. Coaching de salud: un nuevo enfoque en el
empoderamiento del paciente con enfermedades crónicas no
transmisibles - MsC. Rolando Bonal Ruiz, I MsC. Hilda B.
Almenares Camps II y MsC. Mercedes Marzán Delis.
5. Escuela de Salud y Cuidados Castilla La Mancha.
6. Gamification en Salud: cambios de comportamiento,
empoderamiento y diversión – Giido Giunti.
7. Escuela de Pacientes Andalucía – escueladepaciente.es
(*) IAXP Instituto Argentino Experiencia del Paciente
malvarez@iaxp.com
|