|
La seguridad del paciente es el capítulo o la deuda más
importante que tenemos dentro del sistema de salud con
la población. Desde hace años estamos trabajando desde
las áreas de formación, desde las instituciones
científicas y desde las industrias de servicios con
herramientas que ayudan a controlar las acciones del
equipo de salud. Sin embargo, continúa siendo una deuda
porque esto que significa evitar los eventos adversos
dentro de las instituciones no se cumple o no se mide
cuanto se está cumpliendo.
Si por evento adverso se describe la muerte o
discapacidad transitoria o permanente en un paciente por
haber estado en contacto con el equipo de salud y no por
la patología por la cual solicitó ser atendido, trabajar
en seguridad del paciente es evitar el efecto adverso.
Más allá del arsenal tecnológico que usemos hace falta
una fuerte toma de conciencia en el accionar cotidiano
donde cada uno sea responsable por la vigilancia, el
cuidado y el cumplimento estricto de protocolos y buenas
prácticas. En lo institucional se están llevando
adelante planes de mejora de la seguridad del paciente,
inspirados en normas internacionales que algunos
hospitales y sanatorios se imponen acreditar para
mejorar sus indicadores y el ejercicio real de conductas
más seguras. Pero en el ámbito de la agenda pública de
salud este tema sigue siendo ignorado.
Al no ser la seguridad del paciente un tema de agenda
pública de salud en la Argentina, nos tenemos que
remitir a lo que han hecho otros países de la región que
han tomado decididamente el camino de hacerle un
seguimiento a las normas, procesos e indicadores que
permitan elevar el nivel de aseguramiento de seguridad
en hospitales, sanatorios o centros de salud, lo que les
permite hacer estudios retrospectivos y alcanzar una
lectura de profundidad de sus variables. De la
observación metódica surgen hallazgos de hechos que
podrían haberse apartado de un protocolo existente en la
institución, que algo en el medio pasó con el paciente y
no se escribió en la historia clínica, la “caja negra”.
Algunos sanatorios en forma privada en nuestro país
tienen sistemas de denuncias internas de errores,
nominadas o anónimas, a partir de la cuales se sigue un
proceso de análisis causa-efecto hasta encontrar el
punto más débil en el o los procesos que fallaron. El
objeto de estos sistemas de denuncia no es perseguir a
nadie sino encontrar dónde el proceso falló y a partir
de ahí corregir y fortalecer el proceso para que sea
seguro en el turno en que sucedió el error como en todos
los turnos de atención.
La tecnología ha hecho grandes aportes, representando
cerca de un 60% de todo un proyecto de seguridad del
paciente. Por ejemplo, la trazabilidad al pie de la cama
y hasta la farmacia hospitalaria, los controles sobre
óptimo estado de medicamento y bolsas de sangre, los
indicadores inteligentes, el cuadro de mando integral,
las alertas por desvíos, los workflow sobre el
cumplimiento de normas y planes de mejoras, los
simuladores de procedimientos son ejemplos de medidas
destinadas a monitorear el cumplimento de compromisos
positivos en instituciones que buscan ser cada vez
mejores. Esta preocupación alcanza también a los
financiadores de la seguridad social y las empresas de
medicina prepaga que por medio de herramientas
informáticas y auditoría médica advierten los desvíos en
la atención dentro de su red de cobertura.
La gestión por indicadores ha ingresado hace menos de 10
años al sector salud argentino, pero en la región
tenemos buenos ejemplos de hospitales y ministerios de
salud que aplican desde el año 2000 monitoreo por
indicadores, analizando desvíos y controlando en favor
de la población, el desempeño de sus prestadores.
En la Argentina la función de rectoría en cuanto al
control de la seguridad del paciente corresponde al
Ministerio de Salud de la Nación y a los Ministerios de
Salud provinciales, en una segunda línea de
responsabilidades se encuentran la Superintendencia de
Servicios de Salud, las Obras Sociales Provinciales, el
PAMI o algún otro organismo delegado que podría ocuparse
exclusivamente de este tema controlando y recibiendo
denuncias desde la población.
La comunidad debe ser protagonista del capítulo
seguridad del paciente ya que la educación de la
población sobre sus derechos, el conocimiento de las
normas de su jurisdicción, el seguimiento de sus
patologías crónicas, los contaminantes medioambientales
y la adecuada alimentación hacen de la educación de la
población y en particular del paciente, un aliado para
la seguridad activa. El aseguramiento y monitoreo de los
procesos de atención en las instituciones prestadoras,
como el control del estado y la educación de la
población son la real inversión en el presente y futuro
de nuestro país haciendo que el gasto tenga objetivos y
metas evaluables por todos los actores del sistema.
Para que todos comprendamos el valor de la seguridad del
paciente y nos comprometamos con ella es necesario un
cambio de cultura, salirnos de la mirada individual y
aprender a trabajar en forma interdisciplinario
planificando y midiendo en equipo.
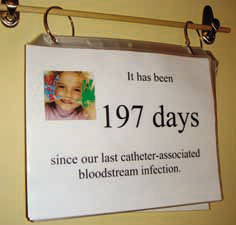 La
interdisciplina integra a las profesiones sanitarias y
cultiva nuevas actitudes que involucran a sus miembros
en buenas prácticas, las que a medida que arrojan buenos
resultados generan orgullo por hacer las cosas bien.
Resaltar los logros produce un reforzamiento de las
nuevas actitudes y fortalece el compromiso dentro del
equipo, generando un círculo virtuoso que otros querrán
imitar. En un Hospital de Pediatría de Boston donde
estuve hace algunos años, vi una pared de la Unidad de
Cuidados Intensivos llena de premios nacionales a
médicos y enfermeros, y junto a ellos un folio con una
hoja que decía “197 días sin infecciones asociadas a
catéter venoso”. La hoja mostraba el orgullo de ese
equipo, era una meta que deseaban batir cada día para
demostrar que eran los mejores y para alcanzar 198, 199,
200 días... sin infecciones. La
interdisciplina integra a las profesiones sanitarias y
cultiva nuevas actitudes que involucran a sus miembros
en buenas prácticas, las que a medida que arrojan buenos
resultados generan orgullo por hacer las cosas bien.
Resaltar los logros produce un reforzamiento de las
nuevas actitudes y fortalece el compromiso dentro del
equipo, generando un círculo virtuoso que otros querrán
imitar. En un Hospital de Pediatría de Boston donde
estuve hace algunos años, vi una pared de la Unidad de
Cuidados Intensivos llena de premios nacionales a
médicos y enfermeros, y junto a ellos un folio con una
hoja que decía “197 días sin infecciones asociadas a
catéter venoso”. La hoja mostraba el orgullo de ese
equipo, era una meta que deseaban batir cada día para
demostrar que eran los mejores y para alcanzar 198, 199,
200 días... sin infecciones.
Las instituciones que trabajan así sienten que para
sostener su condición de liderazgo en el mercado global
de la salud, al cual ellos ofrecen sus servicios, deben
estar en la vanguardia del bien hacer. Y estar a la
vanguardia es salirse de las normas e ir más allá de las
fronteras de los propios límites y de los estándares
nacionales, creando nuevos estándares más altos.
La industria aeronáutica instaló a la seguridad activa
en 1987, acordando ya no basar la seguridad en el conteo
de siniestros y la lectura de las cajas negras de los
aviones caídos sino utilizar la información recogida en
desarrollar planes de anticipación para la prevención de
accidentes aéreos. En este gran consenso mundial se
involucraron tanto la industria productora de aviones y
componentes como las aerolíneas comerciales, los gremios
y asociaciones de pilotos y algunos entes públicos de
países interesados en propiciar los resultados de este
proyecto. A consecuencia de este gran acuerdo sectorial
por la seguridad aeronáutica surgieron simuladores,
normas, indicadores, protocolos, sistemas de control
automatizados para poder identificar tempranamente los
desvíos mediante alertas y un sin fin de normas para los
profesionales de cabina o del área técnica. Hoy, después
de 30 años la tasa de siniestros en vuelos de pasajeros
es de 1 sobre 3.700.000 vuelos. La aeronáutica arrancó
hace décadas con la “caja negra” como símbolo del
control después de ocurrido un siniestro, hoy los
controles se apoyan en el antes del despegue del avión
para evitar el error.
Es tiempo de hacer acuerdos sectoriales en salud, los
más amplios posibles, para que, en 2025 a partir de las
historias clínicas, nuestra “caja negra” y el uso de
planes de aseguramiento y controles preventivos de
riesgos por indicadores, sumados al compromiso de los
miembros del equipo de salud y los funcionarios, las
prácticas seguras sean la norma y los errores
prevenibles, una deuda ya saldada.
|