|
A partir del 2010 realizamos una
actualización anual de la
“Estimación del gasto necesario para
garantizar la cobertura asistencial
contenida en el PMO”, al que desde
el año anterior se ha sumado la
Universidad ISALUD, con vasta
experiencia en la realización de
matrices de valorización del PMO
especialmente entre el 2002 y el
2006. Es una herramienta esencial
para los actores de la Salud que no
cuentan con ninguna provista por el
Estado. A partir del trabajo inicial
le hemos agregado valor a la matriz
elaborada y a su metodología a
partir de sugerencias y de novedades
incorporadas en materia de ciencia y
tecnología.
El presente trabajo abarca desde la
anterior actualización del 2015
hasta julio 2016, o sea exactamente
un año. La persistencia de alta
inflación sigue generando fuertes
distorsiones en los diferentes
precios relativos del sector,
habiendo algunos que se benefician
respecto a otros que quedan más
rezagados.
El Programa Médico Obligatorio (PMO)
comprende un conjunto de
prestaciones de Salud o canasta de
prestaciones que deben ser cubiertas
obligatoriamente por las
instituciones de la Seguridad
Social, y también por los Seguros
Privados a partir de la sanción de
la ley 26.682 de Empresas de
Medicina Prepaga. Es considerado
también como parámetro de cobertura
de las Obras Sociales Provinciales y
referencia en el sector público, al
elaborarse los diferentes programas
asistenciales, aunque está lejos de
asegurarse aún en los sectores más
desprotegidos. Dicha canasta de
prestaciones, en muchos casos, está
lejos de obedecer a criterios de
medicina basada en la evidencia o de
costo efectividad incorporándose
prestaciones muchas veces en forma
acrítica y sin considerarse la
fuente de financiamiento de las
mismas.
Al mismo tiempo y como producto de
la incorporación de nuevas
tecnologías, y nuevos
procedimientos, del desuso de otras
y de modificaciones epidemiológicas
(sociedad en transición) las tasas
de uso de los diferentes
procedimientos se han ido
modificando por lo que trasladamos
los cambios detectados a los
indicadores de nuestro estudio.
La metodología utilizada, toma como
parámetros las tasas de uso y los
precios de mercado (sin considerar
costos de administración), de
poblaciones activas del Seguro
Social pertenecientes a Ciudad de
Bs. As, y Conurbano, de ambos sexos,
con rangos etarios entre 0 y 65
años.
Se han recabado indicadores o tasas
de usos para las prestaciones
incorporadas al PMO en diferentes
obras sociales sindicales, en
entidades de prestadores, en cámaras
de diagnóstico y tratamiento, etc.
Hemos detectado grandes dispersiones
no justificadas en indicadores, que
pueden deberse a dificultades de
recolección de información, o a
diferentes modalidades de
contratación, oferta de servicios o
acceso.
En esta actualización se han
incluido tanto la cirugía bariátrica
como la fertilización asistida,
habiéndose encontrado escasa
información local, por lo que
debieron hacerse inferencias
estadísticas sobre datos de otros
países de la región.
Resultados: El
costo per cápita del PMO, sin
considerar los gastos de
administración, fue estimado en $
656,81. Este valor comparado con el
resultado obtenido en julio de 2015
($464,75) ha significado un
incremento en un año calendario
(julio 2015/julio 2016) del 41,32%.
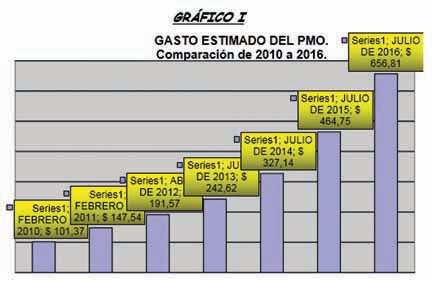
El Grafico N° I compara los valores
estimados del PMO para las
actualizaciones anuales realizadas
entre 2010 y 2016. Como puede
observarse, el costo del PMO ha
seguido una tendencia creciente con
un incremento sustancial de su tasa
de crecimiento anual desde el 2013 a
la fecha. Esto significa una
aceleración en el incremento de su
costo en dichos años.
El período analizado ha mostrado un
incremento del PMO que se encuentra
dentro del promedio de la inflación
(IPC) informado por diferentes
entidades consultadas. Para la
Dirección de Estadísticas y Censo de
la Ciudad de Bs.As. para el mismo
período fue del 47,2%. El Informe
Price Stats (julio 2015 a julio
2016), elaborado por el semanario
inglés The Economist ha informado
una inflación de 34,59 % o sea
bastante inferior a la anterior. La
provista por el INDEC fue suspendida
por razones de conocimiento público
y recién volvió a publicarse en los
últimos meses.
 Como la elevada inflación persiste,
los valores actuales de los
coseguros resultan irrelevantes, con
la excepción de aquellos que se
determinan como porcentaje del valor
del renglón y que por lo tanto se
han actualizado con la inflación. El
más importante de éstos (representa
la casi totalidad del gasto de
bolsillo) corresponde al copago por
adquisición de medicamentos
ambulatorios, en un porcentaje
variable según el tipo. En este
análisis del PMO finalizado a fines
de julio del año 2016, cada
beneficiario abona de bolsillo
$45,04 por mes, de los cuales $40,48
corresponden a medicamentos
ambulatorios (90% del total). El
gasto de bolsillo representa a julio
del año 2016 el 7% del costo del
PMO. Como la elevada inflación persiste,
los valores actuales de los
coseguros resultan irrelevantes, con
la excepción de aquellos que se
determinan como porcentaje del valor
del renglón y que por lo tanto se
han actualizado con la inflación. El
más importante de éstos (representa
la casi totalidad del gasto de
bolsillo) corresponde al copago por
adquisición de medicamentos
ambulatorios, en un porcentaje
variable según el tipo. En este
análisis del PMO finalizado a fines
de julio del año 2016, cada
beneficiario abona de bolsillo
$45,04 por mes, de los cuales $40,48
corresponden a medicamentos
ambulatorios (90% del total). El
gasto de bolsillo representa a julio
del año 2016 el 7% del costo del
PMO.
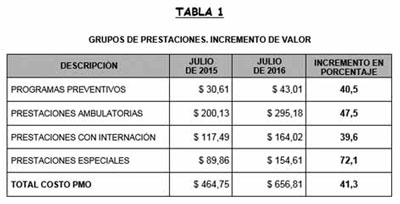
En
la Tabla N° 1 se pueden observar los
valores por grupos de prestaciones
en julio 2015 y en julio de 2016.
En dicha tabla vemos que el
porcentaje de incremento resultante
ha sido un 40,5% para los Programas
Preventivos, un 47,5% para las
Prestaciones Ambulatorias, un 39,6%
para las Prestaciones con
Internación y de un 72,1% para las
Prestaciones Especiales.
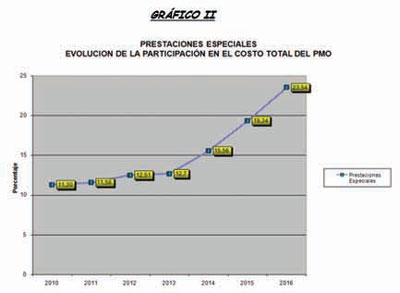 Cuando se observan las evoluciones
de la participación porcentual de
los diferentes grupos de prácticas,
se nota claramente como las
prestaciones especiales, han pasado
de un 11,3% de participación
porcentual en el valor del PMO al
23,54% en esta actualización. Ello
se ha debido al aumento de precios
unitarios promedios muy importantes
en determinados rubros (sobre todo
en medicamentos especiales), aumento
de tasas de uso en otros (ejemplo en
discapacidad) y a la incorporación
de nuevas prestaciones de cobertura
obligatoria surgidas de Leyes
Nacionales, sin asignación de
partidas presupuestarias específicas
para las mismas. Cuando se observan las evoluciones
de la participación porcentual de
los diferentes grupos de prácticas,
se nota claramente como las
prestaciones especiales, han pasado
de un 11,3% de participación
porcentual en el valor del PMO al
23,54% en esta actualización. Ello
se ha debido al aumento de precios
unitarios promedios muy importantes
en determinados rubros (sobre todo
en medicamentos especiales), aumento
de tasas de uso en otros (ejemplo en
discapacidad) y a la incorporación
de nuevas prestaciones de cobertura
obligatoria surgidas de Leyes
Nacionales, sin asignación de
partidas presupuestarias específicas
para las mismas.
Conclusiones: La falta de reportes
oficiales que determinen
periódicamente el valor del PMO hace
que los agentes del sector salud
deban prestar obligatoriamente una
canasta de prestaciones sin contar
con una referencia externa de la
variación de su valor. De la serie
de actualizaciones realizadas desde
2010 se observa un incremento
marcado en valores absolutos y en
porcentaje de participación de las
Prestaciones Especiales, que han
llegado al 23,54% del PMO en esta
actualización. Si bien el impacto de
la tecnología médica se da en todos
los rubros de la atención de la
salud, es mucho más marcado dentro
del conjunto de prestaciones que
componen el PMO en las denominadas
prestaciones especiales. Este efecto
se genera por las características
propias de las prestaciones
incorporadas: prótesis, implantes y
trasplantes, radioterapia, y sobre
todo el rubro de medicamentos
especiales derivados de los avances
de la biotecnología y la terapia
génica y también por la
incorporación de nuevas coberturas
como la Cirugía Bariátrica y la
Fertilización Asistida.
El rubro que más se ha retrasado
este año y también el anterior
respecto a los demás y respecto a la
inflación estimada ha sido el de
prestaciones con Internación. En el
PMO 2016 participa en menos del 25%
del total.
Año a año se observa un incremento
de costos médicos que se origina en
diversos factores, la inflación
seguramente entre los primeros, pero
también otros que no son
coyunturales y que se verifican en
todos los países, inducidos por la
modificación de los perfiles
epidemiológicos de la población, con
una mayor supervivencia de las
personas y una mayor prevalencia de
ciertas enfermedades crónicas, y
además y sobre todo por la
incorporación continua de adelantos
tecnológicos relacionados con las
prestaciones diagnósticas y
terapéuticas, en muchos casos de
utilización masiva y no siempre
incorporados bajo criterios de costo
efectividad. Argentina no es el
único país en el que esto ocurre,
muy por el contrario, el crecimiento
del gasto en salud es constantemente
mayor que el del PIB per cápita en
casi todos los países.
En el caso del PMO, las nuevas
tecnologías deberán necesariamente
someterse a una evaluación de base
científica que examine su eficiencia
y efectividad y que por lo tanto
aseguren su contribución a la mejora
de la salud de la población, en
términos de cantidad y calidad de
vida. Un elemento importante a
observar y modificar es la muchas
veces inexplicable variabilidad de
la práctica clínica, evidenciada en
diferentes frecuencias de uso de
diferentes técnicas y procedimientos
aun en poblaciones similares en
cuanto a sus perfiles
epidemiológicos y composición
demográfica.
Resaltamos como muy importante, la
propuesta de creación de una Agencia
de Evaluación de tecnologías
Sanitarias, destinada a determinar
el valor de las diferentes
tecnologías sanitarias presentes y
futuras en la mejora de la salud de
la población, sobre la base del uso
de la evidencia científica y
considerando su costo-efectividad.
Su función vinculante, puede ayudar
en la disminución de los costos
generados por la alta litigiosidad
del sistema.
 Si bien siempre se nos ha destacado
la integridad del análisis que
efectuamos, y su apropiada
desagregación, ha surgido la
propuesta de efectuarlo por región,
teniendo en cuenta las diferencias
existentes de tasas y precios en las
diferentes zonas. Para ello
necesitamos información confiable
disponible para poder avanzar en
trabajos de investigación aún más
completos Si bien siempre se nos ha destacado
la integridad del análisis que
efectuamos, y su apropiada
desagregación, ha surgido la
propuesta de efectuarlo por región,
teniendo en cuenta las diferencias
existentes de tasas y precios en las
diferentes zonas. Para ello
necesitamos información confiable
disponible para poder avanzar en
trabajos de investigación aún más
completos
|